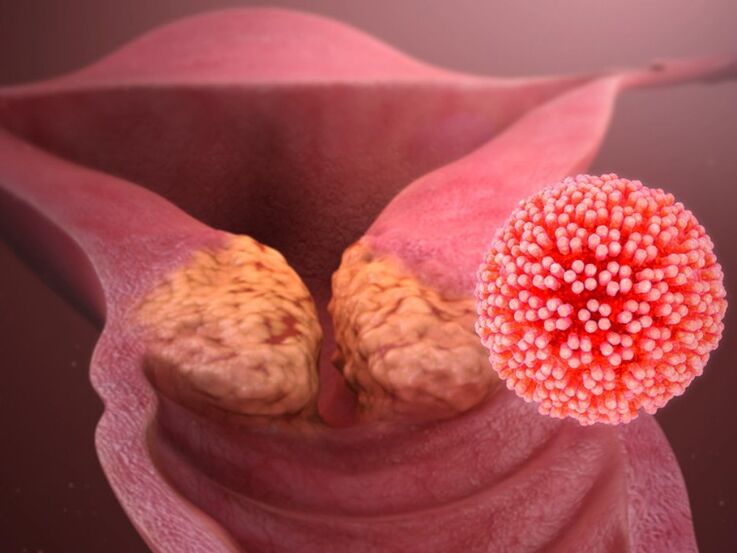
El virus del papiloma humano (VPH) provoca la formación de papilomas, verrugas, verrugas y es un desencadenante en el desarrollo de cáncer de cuello uterino y laringofaringe. Con menos frecuencia, puede afectar la mucosa oral, el esófago, la conjuntiva de los ojos. Según la Organización Mundial de la Salud, la incidencia de esta infección ha aumentado 10 veces en los últimos 10 años. En nuestro país la prevalencia de infección por VPH, según estudios en las regiones, varía del 29% al 45%. La comunidad médica es particularmente cautelosa ya que aproximadamente un tercio de todos los genotipos virales aislados provocan el desarrollo de enfermedades oncológicas.
Clasificación del curso de la infección por virus del papiloma
Al ingresar al cuerpo de una mujer, el VPH puede exhibir una actividad diferente, que depende del estado de inmunidad. Dependiendo de cómo se comporte el patógeno, existen varias variantes de infección por el virus del papiloma humano:
- flujo latente. El virus persiste en el cuerpo, pero no provoca cambios patológicos en las células. No hay síntomas: la presencia de un microorganismo solo se puede determinar mediante métodos de investigación de biología molecular.
- Inflamación asociada con el VPH Como regla general, estamos hablando de cervicitis o vulvovaginitis en el contexto del VPH, lo que lleva al paciente a un ginecólogo. En consulta puedes informarte: Cómo tratar el VPH en mujeres. Debe entenderse que el virus no causa inflamación por sí solo, sino que crea las condiciones para la activación del proceso inflamatorio.
- Los condilomas ubicados en la región anogenital y en la membrana mucosa del tracto genital son una forma del curso de PVI (infección por virus del papiloma), en la que es necesario utilizar técnicas quirúrgicas modernas para extirpar las formaciones. Después de la extirpación quirúrgica, la destrucción con láser, la criodestrucción o la coagulación con ondas de radio, se requiere un tratamiento complejo para prevenir complicaciones y recaídas.
- Displasia del cuello uterino. Puede ser asintomático o causar secreción. Las formas graves de la enfermedad son precancerosas: para evitar esta situación, es más importante que nunca comprender correctamente cómo se trata el VPH en las mujeres.
La clasificación ayuda al médico a elegir las tácticas de tratamiento más eficaces. Las cepas patógenas también se dividen en grupos según su capacidad de causar enfermedades oncológicas: VPH de alto, medio y bajo riesgo oncogénico. Entre las 40 variantes del virus transmitidas por contacto sexual, 14 se clasifican como de riesgo oncogénico alto y medio: -16, -18, -31, -33, -35, -39, -45, -51, -52, - Tipos 56, -58, -59, -66 y -68.
¿Cómo se transmite el virus del papiloma humano?
Entre la población femenina, la infección por VPH alcanza el 70%. Sin embargo, la presencia de un patógeno en el cuerpo no significa una enfermedad. Si una persona tiene un sistema inmunitario sano, la infección por VPH, en la mayoría de los casos, es de naturaleza transitoria: desaparece por sí sola en 2 años. Si esto no sucede, la cuestión de cómo tratar el virus del papiloma humano en las mujeres se vuelve relevante.
La principal vía de transmisión del virus es el contacto:
- sexual;
- vertical (de madre a feto durante el parto);
- familia (al usar una toalla, maquinilla de afeitar, ropa interior).
Los jóvenes de entre 13 y 30 años son los más susceptibles a la infección por el virus. En el primer contacto sexual, el riesgo de infección es de alrededor del 60%. El virus puede ingresar al cuerpo incluso en ausencia de relaciones sexuales directas. Son las niñas las que corren mayor riesgo de contraer el VPH y, por lo tanto, con sus consecuencias. Esto se debe a las peculiaridades de la estructura de sus órganos genitales.
Virus del papiloma humano en mujeres: causas
Entre la población femenina, la infección por VPH alcanza el 70%. Sin embargo, la presencia de un patógeno en el cuerpo no significa una enfermedad. Si una persona tiene un sistema inmunitario sano, la infección por VPH, en la mayoría de los casos, es de naturaleza transitoria: desaparece por sí sola en 2 años. Si esto no sucede, la cuestión de cómo tratar el virus del papiloma humano en las mujeres se vuelve relevante.
- patología concomitante del sistema reproductivo;
- desordenes endocrinos;
- inmunodeficiencias y beriberi;
- enfermedades infecciosas agudas frecuentes - SARS, otras infecciones virales y bacterianas;
- relaciones sexuales tempranas;
- abortos;
- fumar y beber alcohol;
- tensiones psicoemocionales crónicas que debilitan el sistema inmunológico;
- estrés físico y emocional excesivo, rutina diaria irregular;
- período posparto - debido al estrés y los cambios hormonales;
- uso a largo plazo de medicamentos inmunosupresores y anticonceptivos orales.
El cambio frecuente de pareja sexual también aumenta el riesgo tanto de infección con nuevas cepas del virus como de activación de una infección existente. Si se reduce la inmunidad, el virus se integra en el genoma celular, lo que conduce a una alta probabilidad de cáncer: aún no se ha descubierto cómo curar el VPH en mujeres en esta etapa de la ciencia médica. Por ello, es tan importante mantener bajo control la actividad del virus y estimular adecuadamente las defensas inmunitarias.
Los primeros signos de VPH en mujeres y síntomas adicionales
El signo más evidente de la presencia de VPH en el cuerpo de una mujer es la aparición de papilomas en las membranas mucosas de los órganos genitales y en la piel de la región anogenital. No causan dolor y, por regla general, pasan desapercibidos durante mucho tiempo. Sin embargo, la actividad del virus puede provocar la aparición de otros síntomas desagradables, por lo que una mujer se comunicará de inmediato con un ginecólogo:
- secreción patológica de la vagina, acompañada de picazón y ardor;
- frecuentes recaídas de vaginitis, vaginosis bacteriana;
- Flujo vaginal maloliente.
En el examen, el médico ve formaciones benignas en la piel, cambios en el epitelio del cuello uterino, signos de inflamación. El cáncer solo puede aparecer en las últimas etapas de una infección crónica por el virus del papiloma.
¿Existe una cura para el virus del papiloma humano?
Para comprender cómo se está tratando actualmente el VPH en las mujeres, es necesario comprender qué enfoques existen en el tratamiento de la infección por el virus del papiloma humano. En la actualidad, la terapia de la infección por VPH se reduce a las siguientes actividades:
- prevención de la progresión de la infección por VPH;
- eliminación de manifestaciones clínicas;
- estimulación de la inmunidad antiviral sistémica y local.
No existen medicamentos que conduzcan a la desaparición completa del virus del cuerpo. Sin embargo, la investigación en esta área está en curso: la atención de los médicos se centra en la necesidad de un tratamiento combinado de diversas manifestaciones del VPH. La investigación en ingeniería genética es prometedora. Los científicos están explorando la posibilidad de "reescribir" el código viral para autodestruirse en lugar de propagarse. La reducción de copias virales restaura la inmunidad local y elimina la inflamación crónica.
La información para médicos sobre "Cómo tratar el VPH en mujeres" se detalla actualmente en las guías clínicas actuales.
¿Cuándo es necesario ver a un médico?
Las mujeres deben someterse a un examen preventivo por parte de un ginecólogo al menos una vez al año. Además, surge la necesidad de visitar a un médico cuando aparecen síntomas perturbadores:
- neoplasias en el área genital;
- verrugas en otras áreas de la piel y membranas mucosas;
- dolor en la parte inferior del abdomen;
- secreción inusual u olor fétido de la vagina;
- picazón, hinchazón, enrojecimiento de los genitales.
En una situación en la que se han producido relaciones sexuales accidentales, se recomienda visitar a un ginecólogo. Él realizará un examen, tomará un frotis ginecológico y un raspado para detectar el VPH.
Si los papilomas ocurren en otras partes del cuerpo, se requiere una consulta con un dermatovenereólogo. Cuando crecen papilomas o verrugas en el ano, puede ser necesaria la intervención de un proctólogo. Esto ayudará a determinar las tácticas de tratamiento y qué remedios para el papiloma se deben recetar al paciente en un caso particular para comprar en la farmacia.
esquema de terapia general
El arma principal en la lucha contra el VPH es la inmunidad estable de la persona misma. El Centro Estadounidense para el Control y la Prevención de Enfermedades llama la atención sobre el hecho de que en el 90% de los casos de contacto con el virus, las manifestaciones clínicas no se desarrollan debido a la autosupresión del virus por la inmunidad natural.
El tratamiento de la infección por VPH debe ser integral y estar dirigido a:
- terapia de enfermedades concomitantes;
- eliminación de manifestaciones externas de enfermedades, médicamente y, si es necesario, quirúrgicamente;
- reducción de la carga viral;
- estimulación de las propias defensas del organismo.
El estrés psicoemocional crónico, el entorno deficiente y las comorbilidades reducen la capacidad del sistema inmunitario de una mujer para hacer frente al virus por sí solo. Hay medicamentos que, al tener un efecto antiviral e inmunomodulador directo, ayudan a fortalecer el cuerpo y conducen a una disminución de la carga viral. Estos medicamentos modernos incluyen un spray con ácido glicirrícico activado, elaborado a partir de la raíz de regaliz. Ayuda a detener la replicación temprana del virus y reduce la cantidad de copias del material genético del VPH en el cuerpo. La herramienta tiene una boquilla intravaginal especial para administrar medicamentos al cuello uterino y su distribución uniforme a lo largo de las paredes de la vagina. La terapia antiviral e inmunomoduladora en el curso latente de la infección por el virus del papiloma puede prevenir la aparición de síntomas desagradables y la transición de la infección a formas más agresivas. Si el virus ha causado cambios en el área genital y el epitelio cervical, el spray ayuda a:
- aliviar la inflamación;
- eliminar la picazón;
- restaurar la integridad de la membrana mucosa;
- aumentar la inmunidad local.
El uso del producto también está indicado en el período de preparación para la eliminación de formaciones benignas causadas por el VPH, para reducir la actividad del virus y prevenir recaídas. El medicamento ayuda a regenerar la piel y previene la adherencia de una infección secundaria.
Eliminación de papilomas y verrugas.
Las formaciones benignas causadas por el VPH están sujetas a eliminación, que se puede realizar mediante los siguientes métodos:
- criodestrucción - exposición a neoplasma con frío;
- electrocoagulación - tratamiento con corriente de alta frecuencia;
- eliminación con láser: exposición capa por capa a la radiación láser hasta que aparece una costra;
- destrucción química: tratamiento con soluciones químicas especiales que se aplican a las verrugas y las destruyen;
- extirpación quirúrgica: dado el alto riesgo de recaída después de este tipo de destrucción, se prescribe selectivamente, si es imposible utilizar otros métodos.
Entre los nuevos desarrollos en el tratamiento del VPH se encuentra el sistema CRISPR/Cas9, que corta casi por completo el ADN e incorpora sus secciones, inactivando así la mayor propagación del virus.
Prevención
Para la prevención primaria se recomienda el uso de anticonceptivos de barrera (preservativos), que si bien no ofrecen una protección absoluta contra el VPH, reducirán el nivel de exposición al virus. Debe ser selectivo en la elección de sus parejas sexuales. Si se ha producido una conexión accidental, se puede utilizar un spray especial para proteger contra la infección por VPH, virus del herpes simple y citomegalovirus.
Hasta la fecha, la vacunación contra el VPH es la más eficaz. Protege contra los tipos más comunes y malignos del virus del papiloma humano. En muchos países, la vacunación contra el VPH está incluida en el calendario de vacunación obligatorio. El momento más efectivo para la vacunación es en la niñez y la adolescencia. Anteriormente se creía que después de 20 años de vacunación no tiene sentido. Pero estudios recientes han demostrado que la vacunación contra el VPH es adecuada y eficaz hasta los 45-47 años.
Si se produce una infección por virus, la tarea de la prevención secundaria es mantener la buena salud del paciente, especialmente el buen estado de su sistema inmunitario. Las mujeres deben visitar a un ginecólogo con regularidad para detectar enfermedades asociadas al virus en las primeras etapas.













































































